Prostat Kanseri Tanı ve Tedavi Rehberi
Prostat Kanseri: Belirtiler, Tanı ve Tedavi Rehberi
Erkeklerde en sık görülen kanser türlerinden biri olan prostat kanseri hakkında güncel, bilimsel verilere dayanan kapsamlı bilgilendirme.
Prostat Kanseri Nedir?
Prostat kanseri, erkeklere özgü bir organ olan prostat bezinde hücrelerin kontrolsüz çoğalması sonucu ortaya çıkan malign (kötü huylu) bir hastalıktır. Prostat bezi mesanenin hemen altında yer alır ve üretra (idrar kanalı) bu bezin içinden geçer. Bezin temel görevi meni sıvısının bir bölümünü üretmektir.
Prostat kanserinin büyük çoğunluğu yavaş ilerleme eğilimi gösteren adenokarsinom tipindedir. Ancak bazı alt türler — örneğin küçük hücreli nöroendokrin karsinom veya duktal adenokarsinom — çok daha agresif bir seyir izleyebilir. 2026 yılı itibarıyla Avrupa Üroloji Derneği (EAU) kılavuzu, hastalığın alt tipinin patoloji raporunda açıkça belirtilmesini önerir, çünkü tedavi yaklaşımı tipe göre farklılık gösterebilir.
Otopsi çalışmaları, prostat bezinde kanser hücrelerine rastlanma oranının klinik tanı oranından çok daha yüksek olduğunu ortaya koyar. Bu durum, prostat kanserlerinin önemli bir kısmının yaşam boyunca herhangi bir belirti vermediği anlamına gelir. Dolayısıyla "klinik olarak anlamlı" (clinically significant) kanser ile "klinik olarak önemsiz" kanser ayrımı, günümüz prostat onkolojisinin en temel kavramlarından biridir.
Epidemiyoloji: Dünyada ve Türkiye'de Sıklık
Prostat kanseri, erkeklerde dünya genelinde en sık teşhis edilen ikinci kanser türüdür. 2022 verilerine göre dünyada yaklaşık 1,46 milyon yeni tanı konmuş ve yaklaşık 397.000 erkek bu hastalıktan hayatını kaybetmiştir. Dünya ülkelerinin yarısından fazlasında prostat kanseri erkeklerde en çok görülen kanserdir; ülkelerin dörtte birinde ise erkeklerde kanserden ölümün bir numaralı nedenidir.
Avrupa'da prostat kanseri erkeklerde en sık teşhis edilen kanser türü olup, kansere bağlı ölüm nedenlerinde üçüncü sıradadır. İnsidans oranları coğrafi bölgelere göre büyük farklılık gösterir: Avustralya, Yeni Zelanda ve Kuzey Amerika'da en yüksek düzeydeyken, Doğu ve Güney-Orta Asya'da düşük olmakla birlikte yükseliş eğilimindedir. Bu farklılıklarda PSA testi kullanım yaygınlığı, toplumun yaş yapısı, etnik köken ve beslenme alışkanlıkları belirleyici rol oynar.
Mortalite oranları açısından ise Afrika kökenli popülasyonlarda en yüksek değerler görülürken, Batı ülkelerinin çoğunda prostat kanserine bağlı ölüm oranları son yıllarda düşüş göstermiştir. Bu düşüşte erken tanı, tarama programları ve tedavi yöntemlerindeki gelişmeler etkili olmuştur.
Risk Faktörleri
Prostat kanseri gelişiminde çeşitli kalıtsal ve çevresel risk faktörleri tanımlanmıştır. Bunların başında yaş gelir: İleri yaş, en güçlü bağımsız risk faktörüdür.
Kalıtsal faktörler: Aile öyküsü önemli bir risk belirleyicisidir. Birinci derece akrabalarında (baba veya kardeş) prostat kanseri bulunan erkeklerde tanı riski yaklaşık 2,3 kat artar; erken başlangıçlı hastalık için ise bu oran 3,9 kata kadar yükselebilir. BRCA2 gen mutasyonu taşıyıcılarında prostat kanseri riski 2,5-4,6 kat artmakta ve hastalık daha agresif seyretme eğilimi göstermektedir. HOXB13, CHEK2, BRCA1 ve ATM gibi genlerdeki mutasyonlar da riski artırır.
Etnik köken: Afrika kökenli erkeklerde prostat kanseri riski daha yüksektir ve hastalık daha ileri evrede saptanabilir. Ancak bu durumun ne kadarının biyolojik, ne kadarının sağlık hizmetlerine erişim ve sosyoekonomik faktörlerden kaynaklandığı tartışılmaktadır.
Kalıtsal olmayan faktörler: Obezite, özellikle agresif prostat kanseri riskiyle ilişkilendirilmiştir. Kolesterol-statin ilişkisi konusunda, lipofil statinlerin prostat kanseri riskini hafif düşürebileceğine dair veriler mevcuttur. Diyet konusunda ise kesin bir koruyucu besin veya diyet modeli gösterilememiştir. Sigara kullanımının agresif tümör özellikleri ve daha kötü prognozla ilişkili olduğu bilinmektedir.
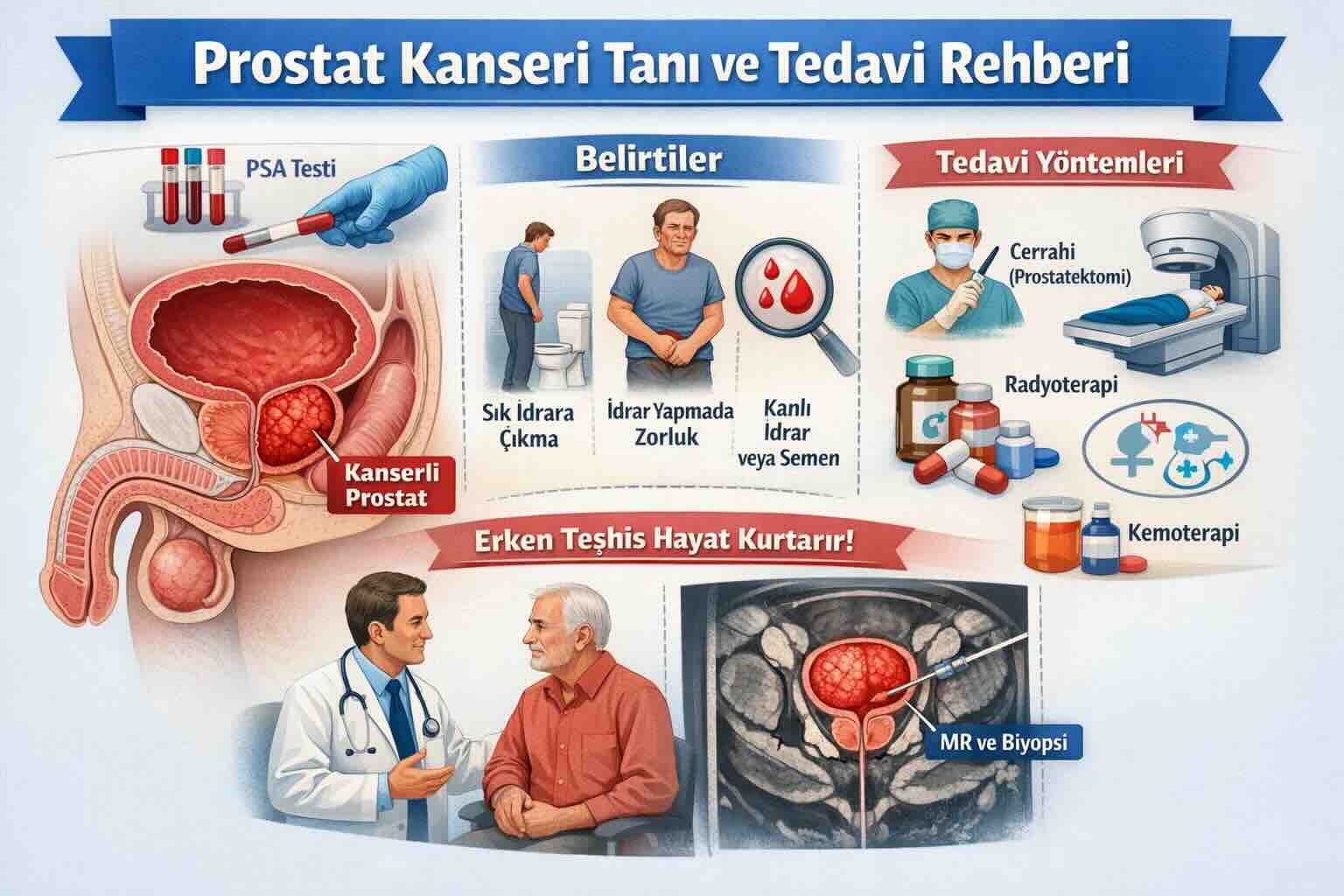
Prostat Kanserinin Belirtileri
Erken evre prostat kanseri çoğunlukla belirti vermez. Bu nedenle hastalık sıklıkla PSA testi veya parmakla rektal muayene (DRE) sırasında tesadüfen saptanır. Belirtiler genellikle hastalık lokal olarak ilerlediğinde veya metastaz yaptığında ortaya çıkar.
Lokal ilerlemeye bağlı belirtiler: İdrar yapmada güçlük veya sık idrara çıkma, idrar akışında zayıflama, kesik kesik idrar yapma, idrara başlamada gecikme, gece sık idrara kalkma ve idrar veya menide kan görülmesi gibi yakınmalara yol açabilir. Ancak bu belirtilerin çoğu iyi huylu prostat büyümesinde (BPH) de görülebilir.
İleri evre ve metastaza bağlı belirtiler: Kemik ağrıları (özellikle bel, kalça ve leğen kemiği bölgesinde), kilo kaybı, halsizlik, bacaklarda şişlik ve böbrek fonksiyonlarında bozulma gibi bulgular ileri evre hastalığı düşündürür.
Tanı Yöntemleri: PSA, MRG ve Biyopsi
PSA (Prostat Spesifik Antijen) Testi: PSA, prostat epitel hücrelerinden salgılanan bir glikoprotein enzimdir ve prostat kanseri tanısında birincil serum belirtecidir. PSA organa özgüdür ancak kansere özgü değildir — iyi huylu prostat büyümesi, prostatit ve diğer iyi huylu durumlarda da yükselebilir. PSA sürekli bir değişkendir: Düzey yükseldikçe kanser olasılığı artar, ancak düşük PSA düzeyleri kanseri kesin olarak dışlamaz.
PSA düzeyi 3-10 ng/mL arasında olan ve palpasyonda şüpheli bulgu saptanmayan erkeklerde, biyopsi öncesinde ikinci bir PSA ölçümü yapılması önerilir. Çünkü bu hastalarda PSA değeri birkaç hafta içinde normalleşebilir.
Parmakla Rektal Muayene (DRE): Şüpheli DRE bulgusu, MRG veya doğrudan biyopsi endikasyonu oluşturur. DRE anormalliği, daha yüksek tümör derecesiyle ilişkilidir ve aktif izlem altındaki hastalarda klinik olarak anlamlı kanser riskini öngörmede değerlidir.
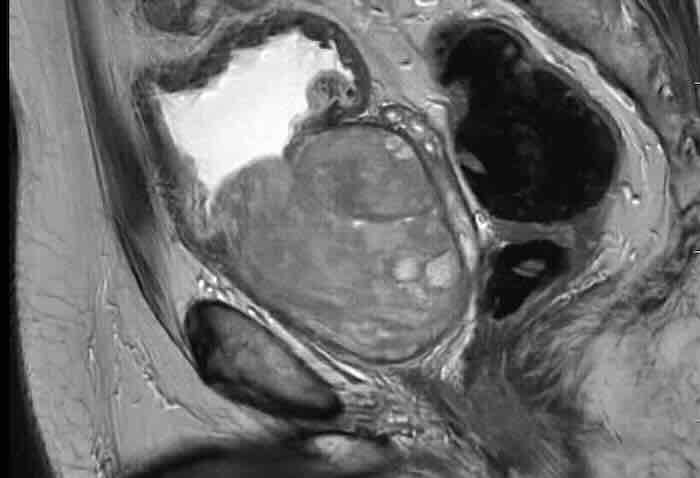
Multiparametrik Manyetik Rezonans Görüntüleme (mpMRG): MRG, prostat kanseri tanı yolağında devrim niteliğinde bir adım olmuştur. Güncel kılavuz, organ sınırlı hastalık şüphesi olan erkeklerde biyopsi öncesinde MRG yapılmasını güçlü düzeyde önerir. MRG, PI-RADS (Prostate Imaging Reporting and Data System) sınıflandırması kullanılarak değerlendirilir ve şüpheli lezyonların hedefli biyopsi ile örneklenmesini sağlar.
Prostat Biyopsisi: Kanser tanısı histopatolojik olarak biyopsi ile kesinleştirilir. MRG kılavuzluğunda hedefe yönelik biyopsi, yalnız sistematik biyopsiye kıyasla klinik olarak anlamlı kanserin saptanma oranını artırır ve düşük dereceli (önemsiz) kanserlerin gereksiz tanısını azaltır. Biyopsi transperineal (kasıktan) veya transrektal (rektumdan) yaklaşımla uygulanabilir; transperineal yaklaşım enfeksiyon riski açısından avantajlıdır.
Evreleme ve Derecelendirme
TNM Evreleme Sistemi: Prostat kanseri, UICC 8. edisyon TNM (Tümör-Nod-Metastaz) sistemiyle evrelenir. T evresi tümörün lokal yayılımını, N evresi bölgesel lenf nodu tutulumunu, M evresi ise uzak metastaz varlığını değerlendirir. Klinik T evresi yalnızca DRE bulgularına dayanır; MRG bulguları ayrıca raporlanır.
Gleason Skoru ve ISUP Derecelendirme: Prostat kanseri, histolojik mimari yapısına göre Gleason derecelendirme sistemiyle sınıflandırılır. 2014'te kabul edilen ISUP grade grup sistemi, hastalığı 1'den 5'e kadar beş gruba ayırır: ISUP Grade Grup 1 (Gleason skoru 6 ve altı) en düşük riski, Grade Grup 5 (Gleason skoru 9-10) en yüksek riski temsil eder.
Klinik olarak anlamlı kanser: Klinik olarak anlamlı prostat kanseri, hastada morbidite veya ölüme yol açabilecek kanserleri ifade eder. Radikal prostatektomi spesmenlerinde saf ISUP Grade Grup 1 hastalığın metastaz yapmadığı gösterilmiştir; bu nedenle cerrahi spesmende saptanan Grade Grup 1 kanseri klinik olarak önemsiz kabul edilebilir. Ancak biyopside Grade Grup 1 saptanması, daha yüksek bir derecenin örneklenememiş olma ihtimali nedeniyle dikkatle değerlendirilmelidir.
EAU Risk Grupları: EAU kılavuzu, hastaları PSA, klinik evre ve ISUP grade grubuna göre düşük, orta (favorable/unfavorable) ve yüksek risk kategorilerine ayırır. Orta risk grubunun favorable ve unfavorable alt gruplara ayrılması önerilir, çünkü bu ayrım tedavi kararlarını doğrudan etkiler.
Tedavi Seçenekleri
Prostat kanserinde tedavi seçimi, hastalığın risk grubuna, hastanın yaşına, genel sağlık durumuna ve beklenen yaşam süresine göre kişiselleştirilir. Temel tedavi yaklaşımları şunlardır:
Aktif İzlem (Active Surveillance): Düşük riskli ve seçilmiş orta riskli prostat kanserlerinde küratif (şifa amaçlı) tedavinin ertelenmesi veya tamamen kaçınılması stratejisidir. Burada amaç, hastalık yavaş ilerlediği sürece tedavinin yan etkilerinden kaçınmak ve sadece hastalık ilerlerse tedaviye başlamaktır. Aktif izlem, düzenli PSA takibi, tekrar MRG, tekrar biyopsi ve DRE ile yürütülür. ProtecT çalışması dahil büyük çalışmalar, düşük riskli prostat kanserinde aktif izlemin kansere özgü mortalite açısından güvenli olduğunu göstermiştir.
Radikal Prostatektomi (Cerrahi): Prostat bezinin tamamının çıkarılmasıdır. Açık, laparoskopik veya robotik yardımlı olarak uygulanabilir. Sinir koruyucu tekniklerle sertleşme fonksiyonunun korunması, mesane boynu koruma ile de idrar tutma fonksiyonunun iyileştirilmesi hedeflenir. Başlıca komplikasyonlar arasında idrar kaçırma ve erektil disfonksiyon yer alır; bu riskler cerrahi teknik, cerrahın deneyimi ve hastanın ameliyat öncesi fonksiyonel durumu ile ilişkilidir.
Radyoterapi: Dış ışınlı radyoterapi (EBRT) ve brakiterapi olmak üzere iki ana yöntem mevcuttur. Modern teknikler olan IMRT ve VMAT ile tedavi hassasiyeti artmış, çevre dokulara olan hasar azalmıştır. Hipofraksiyone tedavi şemaları (daha az seansta daha yüksek doz), standart tedavi şemaları ile eşdeğer etkinlikte bulunmuştur. Yüksek riskli hastalıkta radyoterapiye androjen baskılama tedavisi (ADT) eklenmesi hayatta kalımı iyileştirmektedir.
Fokal Tedavi ve Araştırma Aşamasındaki Tedaviler: HIFU (yüksek yoğunluklu odaklı ultrason), kriyoterapi ve fokal lazer gibi yöntemler, yalnız tümörün bulunduğu bölgeyi hedefleyen deneysel yaklaşımlardır. Bu yöntemler henüz standart tedavi olarak kabul edilmemektedir ve yalnız klinik çalışmalar kapsamında veya dikkatle seçilmiş hasta gruplarında değerlendirilmelidir.
Bekle-Gör (Watchful Waiting): Beklenen yaşam süresi sınırlı olan veya eşlik eden ciddi hastalıkları bulunan erkeklerde, hastalık belirti verene kadar takip edilmesini esas alan palyatif bir yaklaşımdır. Aktif izlemden farklı olarak burada amaç şifa değil, yaşam kalitesinin korunmasıdır.
İleri Evre ve Metastatik Hastalık
Prostat kanseri ileri evrelerde lenf nodlarına ve kemiklere yayılım gösterebilir. Metastatik hastalıkta tedavi yaklaşımı, hormona duyarlı (mHSPC) ve kastrasyona dirençli (mCRPC) olmak üzere hastalığın evresine göre belirlenir.
Hormona duyarlı metastatik hastalık (mHSPC): Birinci basamak tedavi androjen baskılama tedavisidir (ADT — cerrahi kastrasyon veya ilaçla). Güncel kılavuz, yalnız ADT yerine ADT'ye androjen reseptör yolağı inhibitörü (ARPI — abirateron, enzalutamid, apalutamid veya darolutamid) veya dosetaksel kemoterapisi eklenmesini güçlü düzeyde önerir, çünkü kombinasyon tedavileri sağkalımı anlamlı düzeyde iyileştirmiştir. Üçlü tedavi rejimleri de (ADT + ARPI + dosetaksel) belirli hasta gruplarında değerlendirilmektedir.
Kastrasyona dirençli metastatik hastalık (mCRPC): Kastrasyon düzeyindeki testosterona rağmen hastalık ilerlemesi olarak tanımlanır. Bu evrede abirateron, enzalutamid, dosetaksel, kabazitaksel, radyum-223 ve Lutesyum-177-PSMA-617 gibi çeşitli tedavi seçenekleri mevcuttur. PARP inhibitörleri (olaparib, rukaparib) HRR gen mutasyonu taşıyan hastalarda etkinlik göstermiştir.
PSMA PET/BT: Prostat spesifik membran antijeni (PSMA) tabanlı PET/BT görüntüleme, hem başlangıç evrelemesinde hem de biyokimyasal nüks durumunda konvansiyonel görüntülemeye kıyasla belirgin üstünlük göstermekte ve tedavi planlamasını doğrudan etkilemektedir.
Tarama ve Erken Tanının Önemi
Prostat kanseri taramasının amacı, hastalığı henüz tedavi edilebilir evredeyken yakalamaktır. Avrupa Randomize Prostat Kanseri Tarama Çalışması (ERSPC), 23 yıllık takip sonuçlarında PSA bazlı taramanın prostat kanserine bağlı ölümleri önemli ölçüde azalttığını göstermiştir. Uzayan takiple birlikte taramanın etkinliği artmakta; bir ölümü önlemek için taranması gereken erkek sayısı 456'ya, tedavi edilmesi gereken hasta sayısı ise 12'ye düşmüştür.
Taramanın faydasının yanında aşırı tanı ve buna bağlı gereksiz tedavi gibi potansiyel zararları da mevcuttur. Bu dengenin sağlanması için güncel kılavuz, kişiye özel ve risk temelli bir tarama stratejisi önerir:
• 50 yaşından itibaren bilgilendirilmiş erkeklere erken PSA testi sunulmalıdır.
• Afrika kökenli erkeklerde bu yaş 45'e, BRCA2 mutasyonu taşıyıcılarında 40'a düşürülür.
• İlk PSA değerine göre risk uyarlanmış takip aralıkları belirlenmelidir: Yüksek risk grubunda 2 yılda bir, düşük risk grubunda 8 yıla kadar uzatılabilir.
• Beklenen yaşam süresi 15 yılın altında olan erkeklerde tarama önerilmez.
• MRG, biyopsi öncesinde standart olarak kullanılmalıdır.
MRG'nin tarama yolağına entegre edilmesi, gereksiz biyopsi sayısını ve önemsiz kanser tanısını azaltırken, klinik olarak anlamlı kanser saptama oranını korumaktadır. Devam eden çalışmalar (Gothenburg-2, Stockholm3-MRI, ProScreen gibi), MRG ve kan/idrar biyobelirteçlerinin taramadaki rolünü daha da netleştirmeyi hedeflemektedir.
Yaşam Kalitesi ve Hasta Takibi
Prostat kanseri tedavisinin başarısı yalnızca kanser kontrolüyle değil, hastanın yaşam kalitesiyle de ölçülür. Tedavi sonrası en sık karşılaşılan fonksiyonel sorunlar idrar kaçırma ve erektil disfonksiyondur. Bu sorunlar cerrahi sonrasında daha belirgin olabilmekle birlikte, radyoterapi sonrasında da bağırsak fonksiyonlarında değişiklikler görülebilir.
Tedavi kararı alırken hastanın genel sağlık durumu, eşlik eden hastalıkları, bilişsel ve fiziksel işlevselliği kapsamlı olarak değerlendirilmelidir. EAU kılavuzu, 2026 itibarıyla G8 tarama testi, Mini-COG ve Clinical Frailty Scale (Klinik Kırılganlık Ölçeği) gibi araçların kullanılmasını güçlü düzeyde önermektedir.
Tedavi sonrası takipte PSA düzeyi temel göstergedir. Radikal prostatektomi sonrası PSA'nın saptanamaz düzeyde olması beklenir; radyoterapi sonrası ise PSA'nın en düşük değerinin (nadir) üzerine 2 ng/mL veya daha fazla yükselmesi biyokimyasal nüks olarak tanımlanır. Nüks durumunda PSMA PET/BT ile değerlendirme, kurtarma tedavisi planlamasında kritik rol oynar.
Kemik metastazları olan hastalarda iskeletle ilişkili komplikasyonların (patolojik kırık, omurilik basısı gibi) önlenmesi için bifosfonatlar veya RANK ligand inhibitörleri (denosumab) kullanılabilir. Hormonal tedaviye bağlı metabolik yan etkiler (osteoporoz, kardiyovasküler risk artışı, metabolik sendrom) düzenli takip ve uygun önlemlerle yönetilmelidir.

Doç. Dr. Caner BARAN
Üroloji & Androloji Uzmanı
Bilimsel ve hasta odaklı modern üroloji tedavileri